- Autor Jason Gerald gerald@how-what-advice.com.
- Public 2023-12-16 11:34.
- Modificat ultima dată 2025-01-23 12:43.
Virusul papiloma uman (HPV) reprezintă peste 100 de tipuri diferite de viruși care pot fi transmise prin contact sexual (cunoscut și sub numele de boli cu transmitere sexuală / BTS). HPV este unul dintre cele mai frecvente tipuri de boli cu transmitere sexuală și se transmite prin contactul direct cu membranele mucoase din zona genitală. De fapt, aproximativ 80% dintre femei au avut infecția la un moment dat în viața lor. Mai multe tipuri de virusuri determină apariția verucilor genitale atât la bărbați, cât și la femei. În plus, există și viruși care declanșează cancerul de col uterin și alte tipuri de cancer la femeile care sunt mai puțin populare, cum ar fi cancerul de vagin, anus și vulva. Astăzi, HPV poate declanșa și cancer la gât la bărbați și femei, știți! Având în vedere potențialul enorm de a face rău, toată lumea trebuie să învețe să recunoască simptomele HPV pentru a obține informații despre cum să o tratezi sau să o tratezi. În general, unele tipuri de HPV pot fi diagnosticate independent, dar unele trebuie examinate și diagnosticate de către un profesionist medical!
Etapa
Metoda 1 din 4: detectarea simptomelor
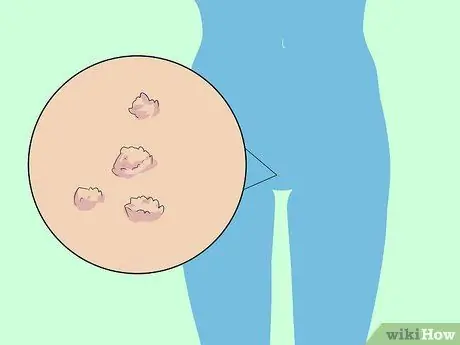
Pasul 1. Identificați prezența sau absența verucilor care sunt un simptom al HPV cu risc scăzut
Dovezile evidente care însoțesc HPV cu risc scăzut sunt verucile genitale. În general, negii genitali au forma unor mici umflături roșii, leziuni plate sau mici umflături pe piele. Negii genitali apar, de asemenea, în grupuri și vor apărea în câteva zile sau săptămâni de la apariția infecției.
- La femei, verucile genitale sunt cele mai frecvente la nivelul vulvei și labiilor, dar pot apărea și în jurul anusului, vaginului sau colului uterin.
- Seria de viruși HPV cu risc scăzut poate declanșa, de asemenea, apariția leziunilor în jurul colului uterin, deși, în general, nu se vor dezvolta în celule canceroase.
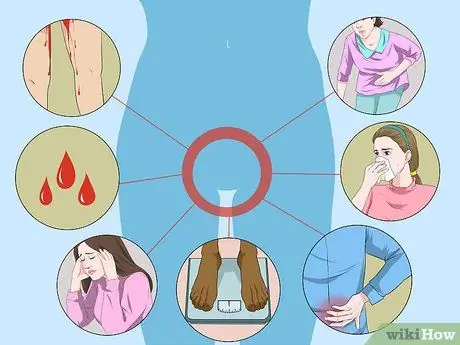
Pasul 2. Aflați cum să detectați HPV cu risc ridicat
HPV cu risc ridicat este foarte rar însoțit de simptome specifice, cu excepția cazului în care s-a transformat în cancer avansat. Pentru a preveni acest lucru, ar trebui să aveți un examen pelvian anual la ginecolog pentru a detecta potențialele probleme înainte ca acestea să progreseze în stadii precanceroase sau chiar canceroase. Simptomele HPV avansat care au potențialul de a deveni cancer de col uterin sunt:
- Sângerări sau pete inconsistente în mijlocul unei perioade menstruale / după actul sexual.
- Ciclul menstrual neregulat.
- Oboseală.
- Pierderea în greutate sau pierderea poftei de mâncare.
- Durere în spate, picioare sau pelvis.
- Umflarea unui picior.
- Disconfort în zona vaginală.
- Scurgere urât mirositoare din vagin.
Pasul 3. Detectați potențialele alte tipuri de cancer
HPV cu risc ridicat este cea mai frecventă categorie virală care provoacă cancer de col uterin, dar este adesea asociată cu cancerele din zona vulvei, anusului și gâtului. Aceste tipuri de cancer pot fi detectate devreme printr-un proces de rutină de control al sănătății. De aceea, ar trebui să începeți să vă obișnuiți cu controalele medicale regulate!
- Încercați să palpați zonele expuse din exterior, cum ar fi vulva și anusul, pentru a verifica dacă există bulgări care pot fi veruci genitale.
- Dacă credeți că aveți HPV, contactați imediat cel mai apropiat obstetrician sau medic generalist și cereți-i să detecteze prezența sau absența cancerelor potențiale asociate cu HPV.
Metoda 2 din 4: Detectarea tipurilor de HPV
Pasul 1. Fii testat pentru a determina tipul de HPV pe care îl ai în corpul tău
În general, HPV se manifestă în peste 100 de tipuri diferite de viruși. Dintre numeroasele tipuri, aproximativ 40 dintre ele sunt transmise prin contact sexual, în timp ce alte 60 de viruși pot declanșa apariția negilor în zone precum mâinile și picioarele.
- Virusul HPV care nu se transmite sexual pătrunde în general în corpul tău prin contact piele cu piele sau prin răni deschise pe piele și poate fi reprezentat de apariția negilor în zona infectată.
- Virusul HPV care se transmite prin contact sexual va intra în corpul dumneavoastră prin contact direct genital sau contact piele-genital. Între timp, infecția cu HPV în jurul gurii sau a căilor respiratorii superioare poate fi cauzată și de sexul oral. Acest tip de virus HPV este de obicei reprezentat de apariția negilor sau chiar nu este însoțit de simptome. De aceea, un examen medical este necesar de către un medic pentru a diagnostica mai exact existența virusului HPV care se transmite prin actul sexual.
Pasul 2. Luați în considerare posibilitatea de a contracta HPV prin actul sexual
În general, tulpinile de HPV care se transmit prin contact sexual se vor încadra în două mari categorii: HPV cu risc ridicat și HPV cu risc scăzut.
- Aproximativ 40 de tipuri de HPV sunt transmise prin contact direct cu membranele mucoase, cum ar fi cele din jurul zonei genitale. Aceste tipuri sunt transmise cel mai frecvent prin actul sexual.
- Tulpina HPV cu risc ridicat se transmite prin contact sexual și a fost mai strâns asociată cu probleme grave de sănătate, cum ar fi cancerul. Sunt incluse în HPV 16, 18, 31, 33, 45, 52, 58 și alte câteva tipuri de viruși. Cele mai frecvente tipuri de HPV care se dezvoltă în cancer de col uterin sunt 16 și 18. De aceea, cele două tipuri de viruși sunt cele mai frecvent testate, deoarece 70% din cancerele de col uterin sunt cauzate de acesta. Examinarea medicală este obligatorie pentru cei dintre voi care au virusuri HPV cu risc ridicat.
- Tulpinile de HPV cu risc scăzut sunt HPV 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73 și 81. HPV 6 și 11 sunt cele mai frecvente forme ale categoriei cu risc scăzut de HPV, și cel mai frecvent asociat cu negi genitale. HPV cu risc scăzut se transformă atât de rar în cancer încât nu face parte din screeningul de rutină al pacienților.
Pasul 3. Evaluează riscurile pe care le ai
Mai mulți factori pot crește riscul unei femei de a contracta HPV. De exemplu, factorii de transmitere a HPV vor crește la femeile care au mai mult de un partener sexual, au un sistem imunitar scăzut din cauza HIV sau a altor boli imune, sunt supuse tratamentului cancerului și se angajează în activități sexuale neprotejate.
Nu uitați, factorii de risc de mai sus sunt doar indicatori care indică posibilitatea transmiterii. Astfel, nu sunteți neapărat infectat cu HPV dacă aveți unul sau mai mulți dintre acești factori de risc
Metoda 3 din 4: Efectuarea tratamentului medical
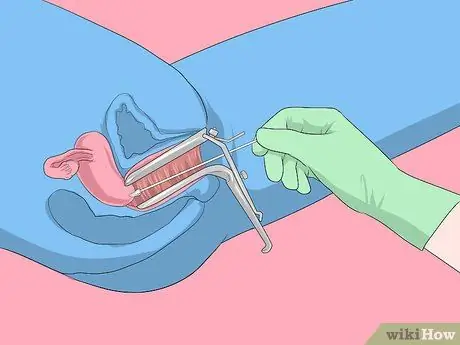
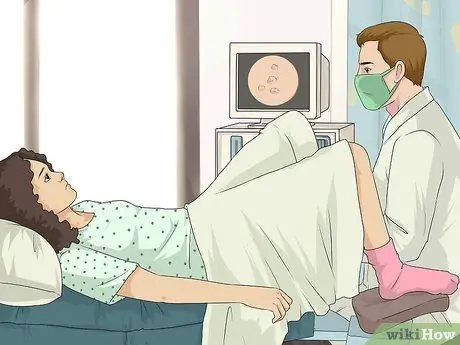
Pasul 1. Efectuați procedura de frotiu Papanicolau
Frotiul Papanicolau este metoda principală utilizată în mod obișnuit de medici pentru a identifica modificările precanceroase ale colului uterin sau riscul de cancer de col uterin. Dacă rezultatele sunt inconsistente, medicul dumneavoastră vă poate cere să faceți un test ADN HPV pentru a obține un diagnostic pozitiv al virusului HPV. În unele cazuri, medicul va efectua ambele tipuri de examinări în același timp.
Femeile sub 65 de ani ar trebui să aibă o procedură de testare Papanicolau la fiecare trei ani, dacă rezultatele anterioare ale testului Papanicolau au fost normale. Dacă nu, medicul dumneavoastră vă va recomanda un program mai specific pentru problema dumneavoastră

Pasul 2. Efectuați un test HPV în plus față de procedura de frotiu
Screeningul HPV nu face parte din screeningul de rutină al sănătății la femei. Cu toate acestea, mulți medici vor efectua aceste teste în plus față de procedura de frotiu, mai ales dacă pacientul are preocupări relevante. În general, procedura de eșantionare pentru testul HPV nu diferă de frotiul Papanicolau, care implică prelevarea de lichid din interiorul colului uterin.
- Screeningul HPV este, în general, recomandat numai femeilor cu vârsta peste 30 de ani, deci este posibil să nu fie recomandat de medici pacienților mai tineri.
- HPV este frecvent întâlnit la femeile tinere, iar majoritatea virușilor pot fi „vindecați” de un sistem imunitar bun înainte de a se dezvolta în complicații grave. În plus, medicul vă poate cere, de asemenea, să faceți alte teste, cum ar fi un frotiu, pentru a determina dacă există sau nu alte probleme care trebuie diagnosticate în continuare.
- În acest stadiu, a fost dezvoltat un nou test HPV, care a fost eficient pentru pacienții de sex feminin. De aceea, femeile nu le pot cere partenerilor de sex masculin să verifice medicului riscul de virus HPV.

Pasul 3. Efectuați o examinare medicală a negilor care apar
Dacă observați negi, leziuni sau bulgări care apar în jurul zonei genitale, sunați imediat medicul! Adresați-vă medicului dumneavoastră pentru ajutor pentru a verifica dacă există simptome sau afecțiuni suspecte cât mai curând posibil.
- În general, negii genitali se vor vindeca singuri. Deși depinde într-adevăr de simptomele pe care le experimentați, cel mai probabil medicul dumneavoastră vă va cere să monitorizați starea verucilor în mod regulat, fără a fi nevoie de tratament specific.
- În general, metodele de tratament recomandate de medici sunt utilizarea de unguente topice sau procedura de înghețare a negilor. Încercați să întrebați dacă procedura de tratament o puteți face singură acasă sau dacă trebuie făcută cu ajutorul unui profesionist medical.
- Dacă luați în prezent tratament pentru verucile genitale, încercați să vă întrebați medicul: „Ce ar trebui să fac pentru a minimiza riscul de infecție în această zonă și pentru a reduce riscul reapariției verucilor în viitor?”

Pasul 4. Faceți un control medical anual la medic
În acest moment, împărtășiți orice preocupări pe care le aveți cu privire la HPV. În general, examinarea HPV include verificarea stării vulvei, vaginului și analului. Dacă vă simțiți expus riscului de a contracta o infecție cu HPV, transmiteți suspiciunea medicului dumneavoastră, astfel încât aceste zone să poată fi examinate.
Metoda 4 din 4: Prevenirea infecției cu HPV

Pasul 1. Puneți prezervativul
Dacă sunt utilizate corect, prezervativele sunt un contraceptiv cu o eficiență de 97% pentru a îndepărta majoritatea bolilor cu transmitere sexuală. Prin urmare, purtați întotdeauna prezervativ înainte de penetrarea vaginală și / sau anală și purtați, de asemenea, o protecție suplimentară, cum ar fi un baraj dentar, înainte de a face sex oral. Sfaturi pentru purtarea corectă a prezervativului:
- Asigurați-vă că suprafața prezervativului nu este ruptă sau are găuri. De asemenea, citiți data de expirare. Nu folosiți niciodată prezervativul expirat sau deteriorat!
- Deschideți încet învelișul prezervativului, astfel încât stratul de latex să nu se rupă.
- Luați un prezervativ și ciupiți vârful înainte de a-l atașa la baza penisului.
- Ciupiți încă vârful prezervativului cu o mână, îndreptați prezervativul cu ajutorul capului penisului și folosiți cealaltă mână pentru a coborî suprafața prezervativului până la baza penisului.
- După utilizare, legați capătul deschis al prezervativului, apoi aruncați-l la coșul de gunoi.
Pasul 2. Vaccinați-vă împotriva HPV
Acum, vaccinurile pentru a proteja bărbații și femeile și tulpina HPV sunt disponibile pe scară largă și pot fi accesate oricând. În general, femeilor li se recomandă să se vaccineze la vârsta de 11-12 ani. Cu toate acestea, vaccinul HPV poate fi administrat în continuare între 9 și 26 de ani. Între timp, bărbații ar trebui să vaccineze la vârsta de 11 sau 12 ani sau până la vârsta de 21 de ani.
- Se recomandă ca vaccinarea împotriva HPV să se efectueze înainte ca o femeie să devină activă sexual, dar va fi în continuare benefică pentru femeile tinere care sunt deja active sexual.
- Vaccinul HPV este administrat în general de trei ori pe parcursul a șase luni.

Pasul 3. Discută despre istoria ta sexuală
Înainte de a face sex cu un nou partener, încercați să purtați o discuție sinceră și deschisă despre istoricul sexual anterior al celuilalt. Cu această ocazie, împărtășiți orice teste pe care le-ați avut recent și numărul de parteneri sexuali pe care i-ați avut de la ultimul control.
- Luați timp pentru a discuta istoricul sexual înainte de a face sex cu un nou partener.
- Nu vă fie teamă să puneți întrebări specifice de genul „Ați avut vreodată simptome care pot fi legate de HPV, cum ar fi negii genitali?” și „Câți parteneri sexuali ai avut?”
- Respectați decizia altora de a păstra confidențialitatea informațiilor lor personale. Totuși, înțelegeți, de asemenea, că nu aveți nicio obligație de a face sex cu nimeni. Cu alte cuvinte, puteți refuza să întrețineți relații sexuale cu penetrare dacă nu ați primit informațiile necesare.
sfaturi
- Majoritatea bărbaților și femeilor active sexual vor avea o infecție cu HPV la un moment dat în viața lor. Cu toate acestea, majoritatea formelor de infecție se vor lămuri singure înainte ca simptomele sau complicațiile să se înrăutățească.
- Cel mai bun mod de a evita HPV este practicarea abstinenței. În special, abstinența este alegerea perfectă pentru cei dintre voi care nu sunt cu adevărat siguri de a se implica activ în orice formă de act sexual.
- În America, aproximativ 1% dintre adulții activi sexual pot dezvolta orici genitale în orice moment.
Avertizare
- HPV poate infecta zone care nu sunt protejate de prezervativ.
- De fapt, anumite populații au un risc mai mare de a dezvolta cancere cauzate de HPV, cum ar fi bărbații homosexuali și bisexuali și persoanele cu sistem imunitar slăbit (inclusiv persoanele cu HIV / SIDA).






